Υπογονιμότητα
Διάγνωση, αίτια και θεραπεία
Τι είναι η υπογονιμότητα
Η υπογονιμότητα είναι η αδυναμία επίτευξης εγκυμοσύνης μέσα σε ένα χρονικό διάστημα 1 έτους τακτικών και χωρίς προφύλαξη σεξουαλικών επαφών. Για τις γυναίκες που είναι άνω των 35 ετών, το διάστημα αυτό μειώνεται στους 6 μήνες. Ωστόσο, αν το ζευγάρι είναι κάτω των 35 ετών αξίζει να προσπαθήσει για 1 ακόμη έτος πριν προχωρήσει σε κάποια μέθοδο υποβοηθούμενης αναπαραγωγής.
Στα 100 ζευγάρια που προσπαθούν να συλλάβουν τα 20 θα τα καταφέρουν από τον 1ο μήνα, τα 74 μέσα σε 6 μήνες, τα 85 μέσα σε 1 χρόνο και τα 95 μέσα σε 2 χρόνια.
Η υπογονιμότητα οφείλεται στο ⅓ των περιπτώσεων στις γυναίκες, στο ⅓ στους άνδρες και στο υπόλοιπο ⅓ και στους δύο σε συνδυασμό. Υπάρχουν πολλές διαθέσιμες θεραπείες, αναλόγως του υποκείμενου προβλήματος. Σε πολλές περιπτώσεις, κάποια υπογόνιμα ζευγάρια καταφέρνουν να συλλάβουν φυσικά χωρίς να λάβουν κάποια θεραπεία. Βεβαίως, υπάρχει και ένα ποσοστό περίπου 10% με ανεξήγητη υπογονιμότητα.
Ακου το podcast
Συμπτώματα υπογονιμότητας σε άνδρες και σε γυναίκες
Συμπτώματα γυναικείας υπογονιμότητας
Οι γυναίκες σπανίως παρουσιάζουν εμφανή συμπτώματα υπογονιμότητας. Ενδείξεις αποτελεί ο μεγάλος κύκλος περιόδου (>35 ημερών) ή ο πολύ μικρός κύκλος (<21 ημερών) - σημάδια που δείχνουν ότι υπάρχει πρόβλημα με την ωορρηξία. Επίσης, μπορεί να παρουσιάζει έντονο πόνο κατά την περίοδο (μπορεί να υποκρύπτονται συμφύσεις ή ενδομητρίωση) ή αιμορραγία στα μέσα του κύκλου (ινομυώματα - πολύποδες).
Συνήθως το βασικό σύμπτωμα υπογονιμότητας είναι η αδυναμία επίτευξης εγκυμοσύνης, γι’ αυτό και η διάγνωση γίνεται συνήθως τότε.
Συμπτώματα ανδρικής υπογονιμότητας
Το βασικό σύμπτωμα της υπογονιμότητας είναι η αδυναμία της σύλληψης ενός παιδιού. Πολύ πιθανόν να μην συνοδεύεται από κανένα άλλο σύμπτωμα. Σε κάποιες περιπτώσεις όπου μπορεί να υπάρχει κάποια κληρονομική πάθηση, ορμονική διαταραχή ή υποκείμενο νόσημα μπορεί να συνοδεύεται από κάποια συμπτώματα όπως παρακάτω:
-
![Σεξουαλική δυσλειτουργία]()
Σεξουαλική δυσλειτουργία
(δυσκολία διατήρησης στύσης, μικρή ποσότητα υγρού κατά την εκσπερμάτιση, μειωμένη ερωτική επιθυμία) -
![Πόνος ή πρήξιμο]()
Πόνος ή πρήξιμο στην περιοχή των όρχεων
-
![Επαναλαμβανόμενες λοιμώξεις]()
Επαναλαμβανόμενες λοιμώξεις
-
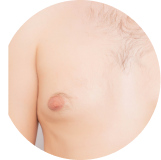
![Γυναικομαστία]()
Γυναικομαστία
-
![Μειωμένη τριχοφυΐα]()
Μειωμένη τριχοφυΐα
-
![Παθολογικό σπερμοδιάγραμμα]()
Παθολογικό σπερμοδιάγραμμα
Αίτια υπογονιμότητας
Πού οφείλεται η υπογονιμότητα στη γυναίκα
Η υπογονιμότητα στη γυναίκα μπορεί να οφείλεται:
- Στην ηλικία της: όσο αυξάνεται η ηλικία της γυναίκας τόσο μειώνονται οι πιθανότητες σύλληψης. Μετά τα 35 η γονιμότητά της μειώνεται πολύ, γι’ αυτό συνιστάται να απευθυνθεί σε γιατρό μετά από 6 μήνες προσπαθειών, ενώ μετά τα 40 συνιστάται να απευθυνθεί ακόμη πιο σύντομα.
- Στον σαλπιγγικό παράγοντα: βλάβη ή απόφραξη των σαλπίγγων λόγω φλεγμονής που μπορεί να προκληθεί από χλαμύδια
- Σε συστηματικές παθήσεις: ενδομητρίωση, συμφύσεις, πολυκυστικές ωοθήκες, μειωμένο απόθεμα ωαρίων
- Σε ορμονικά προβλήματα: αυξημένη προλακτίνη, θυρεοειδοπάθεια
- Σε προβλήματα στη μήτρα: ινομυώματα, πολύποδες
- Σε φάρμακα και θεραπείες: ορισμένα φάρμακα προκαλούν προσωρινή υπογονιμότητα (αποκαθίσταται όταν διακοπεί η λήψη τους), θεραπείες για τον καρκίνο (ακτινοθεραπεία, χημειοθεραπεία)
- Σε διαταραχές της ωορρηξίας: οι ωοθήκες δεν παράγουν ή απελευθερώνουν ωάρια
Πού οφείλεται η υπογονιμότητα στον άνδρα
Στους άνδρες η υπογονιμότητα μπορεί να οφείλεται σε:
- Λοιμώξεις: τα σεξουαλικώς μεταδιδόμενα νοσήματα όπως τα χλαμύδια, η γονόρροια, η προστατίτιδα ή φλεγμονές στους όρχεις λόγω παρωτιτιδικής ορχίτιδας μπορεί να προκαλέσουν προβλήματα στην παραγωγή ή τη δίοδο του σπέρματος
- Άλλες λοιμώξεις: η παρωτίτιδα (parotitis) ή μαγουλάδες είναι μια λοιμώδης επιδημική ιογενής νόσος, η οποία μπορεί να προκαλέσει η ορχίτιδα στους άνδρες και πιο σπάνια υπογονιμότητα (στειρότητα)
- Κιρσοκήλη: αποτελεί το πρώτο αίτιο υπογονιμότητας στους άνδρες. Η κιρσοκήλη αφορά σε διευρυμένες φλέβες του ενός ή και των δύο όρχεων (κιρσοειδής διάταση) με αποτέλεσμα να αυξάνεται η θερμοκρασία στον όρχι, να παραμένουν περισσότερη ώρα οι βλαβερές τοξίνες, με αποτέλεσμα τη μακροχρόνια καταστροφή των σπερματοζωαρίων.
- Ορμονικά προβλήματα: διαταραχές στην προλακτίνη, την τεστοστερόνη, τις TSH, LH, FSH
- Γενετικές μεταλλάξεις: γονίδια κυστικής ίνωσης, σύνδρομα (Kleinefelter, Kallmann, Young, Kartagener) και μικροελλείψεις χρωμοσώματος Ψ
- Χρόνιες και εκ γενετής παθήσεις: κρυψορχία, υψηλό σάκχαρο, νεφρική ανεπάρκεια, μεταμόσχευση, παχυσαρκία, χρόνια έκθεση σε υψηλή θερμοκρασία (χαμάμ)
- Τρόπος ζωής: κακή διατροφή, αλκοόλ, ναρκωτικά, κάπνισμα, παχυσαρκία, έλλειψη άσκησης, στρες
- Έκθεση σε ακτινοβολία: χρόνια έκθεση του άνδρα σε ακτινοβολία, καρκινογόνες ουσίες, αλλά και η θεραπείες για καρκίνο (χημειοθεραπεία, ακτινοθεραπεία, χειρουργική επέμβαση)
- Φάρμακα: ορισμένα φάρμακα που λαμβάνονται κυρίως για χρόνιες παθήσεις μπορεί να επηρεάσουν τη γονιμότητα (ψυχοτρόπα, χημειοθεραπευτικά, ορμόνες, αντικαταθλιπτικά, αντιεπιληπτικά, για τον θυρεοειδή)
Διάγνωση υπογονιμότητας
Στις περισσότερες περιπτώσεις τα υπογόνιμα ζευγάρια έχουν περισσότερους τους ενός παράγοντες κινδύνου, γι’ αυτό ελέγχονται και οι δύο πριν καθοριστεί το είδος της θεραπείας που θα ακολουθήσουν.
Στις γυναίκες
Η διάγνωση τίθεται από τον αρμόδιο γιατρό που είναι ο γυναικολόγος. Αρχικώς, πραγματοποιείται πλήρης γυναικολογικός έλεγχος. Επιπλέον, απαιτείται αιματολογικός έλεγχος για εξέταση των ορμονών που σχετίζονται με τη γονιμότητα (προλακτίνη, προγεστερόνη, LH) και έλεγχος θυρεοειδούς και θρομβοφιλίας.
Άλλες εξετάσεις που γίνονται είναι ο κολπικός υπέρηχος για να εξεταστεί η κλινική κατάσταση της μήτρας, των ωοθηκών και των σαλπίγγων, η υστεροσαλπιγγογραφία με την οποία ελέγχεται η διαπερατότητα των σαλπίγγων και η λαπαροσκόπηση, η οποία χρησιμοποιείται για τον έλεγχο των σαλπίγγων αλλά και για τον εντοπισμό εστιών ενδομητρίωσης.
Στους άνδρες
Για να τεθεί η διάγνωση θα πρέπει να γίνει κλινική εξέταση από τον αρμόδιο γιατρό που είναι ο ανδρολόγος- ουρολόγος. Κατά την εξέταση ο γιατρός θα προχωρήσει σε υπερηχογράφημα όρχεων- triplex όρχεων όπου θα διαγνωστεί η ύπαρξη κιρσοκήλης ή όχι, στη συνέχεια, θα ζητηθεί το λεπτομερές ιατρικό ιστορικό σου, τις σεξουαλικές σου συνήθειες, κληρονομικές παθήσεις, χρόνιες παθήσεις, τραυματισμούς ή χειρουργεία. Τέλος, απαραίτητο εργαλείο αποτελεί το σπερμοδιάγραμμα.
Το σπερμοδιάγραμμα είναι μία εξέταση σπέρματος που γίνεται από εξειδικευμένα κέντρα και γιατρούς και κατά την οποία μετράται ο όγκος του σπέρματος, η συγκέντρωση των σπερματοζωαρίων ανά ml σπέρματος, ο συνολικός αριθμός των σπερματοζωαρίων και η κινητικότητά τους. Δεν υπάρχουν σαφή όρια μεταξύ υγιούς και παθολογικού σπερμοδιαγράμματος. Ωστόσο, ο Παγκόσμιος Οργανισμός Υγείας από το 2010 έχει θέσει κάποια όρια, κάτω από τα οποία μειώνονται οι πιθανότητες αυτόματης σύλληψης.
Τι σημαίνουν τα αποτελέσματα του σπερμοδιαγράμματος:
Για να είναι φυσιολογικό ένα σπερμοδιάγραμμα πρέπει ο αριθμός των σπερματοζωαρίων ανά ml να είναι >15.000.000, το σπέρμα να έχει όγκο >1,5ml, ο συνολικός αριθμός σπερματοζωαρίων να ξεπερνά τα 39.000.000, τα σπερματοζωάρια να έχουν τουλάχιστον 32% κινητικότητα (μέτρια ή γρήγορα κινούμενα) και μορφολογικά να είναι φυσιολογικά πάνω από το 4%. ‘Άλλη μια βασική εξέταση είναι οι καλλιέργειες σπέρματος, οι οποίες πραγματοποιούνται για την ανίχνευση μικροβίων στο σπέρμα τους.
Βεβαίως να τονίσουμε ότι τα αποτελέσματα διαφέρουν από εργαστήριο σε εργαστήριο, καθώς και οι τιμές αναφοράς.
Καλό είναι μετά από ένα χρονικό διάστημα να επαναληφθεί η εξέταση αν τα αποτελέσματα είναι χαμηλότερα των ορίων.
Μετά το σπερμοδιάγραμμα είναι πιθανό να ζητηθούν αιματολογικές εξετάσεις για τον έλεγχο του επιπέδου συγκεκριμένων ορμονών (LH, τεστοστερόνης, FSH και άλλες).
Θεραπείες και αντιμετώπιση υπογονιμότητας
Η θεραπεία της υπογονιμότητας συνήθως αφορά συνολικά ένα ζευγάρι. Στις περιπτώσεις που και οι δύο σύντροφοι παρουσιάζουν προβλήματα θα πρέπει να ληφθεί ξεχωριστή θεραπεία για τον καθένα στοχευμένα.
Για τους άνδρες η αντιμετώπιση της κιρσοκήλης είναι χειρουργική. Η πιο σύγχρονη μέθοδος σήμερα είναι η μικροχειρουργική πλαστική αποκατάσταση της κιρσοκήλης. Με τη χρήση ενός ειδικού μικροσκοπίου απολινώνονται οι σπερματικές φλέβες του όρχεος. Για τους ασθενείς με αζωοσπερμία αποφρακτικού τύπου η επέμβαση εκλογής είναι η βιοψία όρχεος. Σε περίπτωση μικροβίου στην καλλιέργεια σπέρματος η θεραπεία είναι η αντιβιοτική αγωγή, ενώ για τις διαταραχές ορμονών συνιστάται ο έλεγχος από ενδοκρινολόγο.
Αν το σπερμοδιάγραμμα είναι παθολογικό ο γιατρός μπορεί να συστήσει τη λήψη φυτικών σκευασμάτων που περιέχουν κάποιες ουσίες όπως η αργινίνη, η καρνιτίνη και το συνένζυμο Q10, οι οποίες μπορεί να βελτιώσουν κάποιες από τις παραμέτρους του σπερμοδιαγράμματος.
Για τις γυναίκες μπορεί να εφαρμοστεί κατά περίπτωση λαπαροσκόπηση (ενδομητρίωση, φραγμένες σάλπιγγες, αφαίρεση κύστης ωοθήκης), υστεροσκόπηση (αφαίρεση πολυπόδων, φραγμένες σάλπιγγες, αφαίρεση ουλώδους ιστού), φαρμακευτική αγωγή (γοναδοτροπίνη, κλομιφαίνη, λετροζόλη, μετφορμίνη). Αν η ασθενής παρουσιάζει προβλήματα στη μήτρα, η πιο σύγχρονη μέθοδος θεραπείας είναι οι τεχνικές αναγέννησης του ενδομητρίου με PRP (βλαστοκύτταρα).
Αν δεν είναι αποτελεσματικές οι παραπάνω μέθοδοι, το ζευγάρι μπορεί να προχωρήσει σε σπερματέγχυση ή εξωσωματική γονιμοποίηση.
Πρόληψη υπογονιμότητας
Αυτοί είναι οι πιο αποτελεσματικοί τρόποι να αυξήσεις τη γονιμότητά σου.

Περιόρισε την καφεΐνη και το αλκοόλ
Η καφεΐνη που εμπεριέχεται στον καφέ, στη σοκολάτα, στο μαύρο τσάι και στα αναψυκτικά τύπου cola, όταν καταναλώνεται συχνά βλάπτει την ποιότητα του σπέρματος. Το αλκοόλ προκαλεί προβλήματα στην κινητικότητα και στον αριθμό των σπερματοζωαρίων, ενώ βλάπτει και τη μορφή τους.

Πιες πολλά υγρά
Για να βοηθήσεις τον οργανισμό σου να αποβάλλει τις τοξίνες πιες τουλάχιστον 10 ποτήρια νερό ημερησίως.

Ακολούθησε υγιεινή διατροφή
Η καλή διατροφή θα σε απομακρύνει τόσο από το ενδεχόμενο παχυσαρκίας όσο και από την υπογονιμότητα. Προτίμησε φρούτα και λαχανικά, ξηρούς καρπούς, μαύρο ψωμί και λιπαρά ψάρια.

Διατήρησε υγιές σωματικό βάρος
Η παχυσαρκία μειώνει τις πιθανότητες σύλληψης, ενώ και στους άνδρες συνδέεται με μειωμένο επίπεδο τεστοστερόνης άρα αδύναμο σπέρμα.

Κόψε το κάπνισμα
Το κάπνισμα μειώνει την ικανότητα των ωοθηκών να παράγουν υγιή ωάρια, ενώ επισπεύδει και την εμμηνόπαυση. Επιπλέον, αν η γυναίκα καπνίζει κατά την εγκυμοσύνη μειώνονται τα κύτταρα του εμβρύου που θα σχηματίσουν σπερματοζωάρια στα αγόρια και ωάρια στα κορίτσια. Αυτό σημαίνει ότι μπορεί να προκληθεί υπογονιμότητα αργότερα στη ζωή του μωρού που θα γεννηθεί. Στον άνδρα το κάπνισμα μειώνει την κινητικότητα και τον αριθμό των σπερματοζωαρίων, ενώ παράλληλα αυξάνει τις ανώμαλες μορφές τους.

Προσοχή στα παυσίπονα και στα φάρμακα
Όταν η γυναίκα λαμβάνει παυσίπονα κατά τις μέρες της ωορρηξίας εμποδίζεται η λειτουργία των ορμονών που σχετίζονται με αυτήν, μειώνοντας έτσι τις πιθανότητες σύλληψης. Επίσης, υπάρχουν φάρμακα όπως αυτά για το θυρεοειδή, τα αντικαταθλιπτικά, τα αντιεπιληπτικά, τα ψυχοτρόπα, οι ορμόνες που μπορεί να επηρεάσουν την ικανότητα σύλληψης κατά το διάστημα λήψης τους.

Τακτική σωματική άσκηση και ποιοτικός ύπνος
Η άσκηση όσο και η ξεκούραση πρέπει να είναι επαρκής και να μπορεί να χαρίζει στο σώμα την ευεξία που χρειάζεται για να φέρει εις πέρας τις καθημερινές του δραστηριότητες. Επίσης, είναι σημαντικό όταν μείνει μια γυναίκα έγκυος να είναι στην καλύτερη δυνατή φυσική κατάσταση.

Σεξουαλικές επαφές
Για να επιτευχθεί μια εγκυμοσύνη χρειάζεται το ζευγάρι να έρχεται σε επαφή καθημερινά κατά τις γόνιμες μέρες του κύκλου της γυναίκας.

Για τους άνδρες προσοχή στους όρχεις
Θα πρέπει να αποφεύγεις το πολύ ζεστό μπάνιο, το χαμάμ και οτιδήποτε αυξάνει τη θερμοκρασία στην περιοχή των όρχεων. Προτίμησε τα φαρδιά ρούχα και εσώρουχα.

Μείωσε το στρες
Το στρες είναι ανασταλτικός παράγοντας στη σύλληψη και επηρεάζει τόσο την ποιότητα του σπέρματος όσο και των ωαρίων.

Προτίμησε θρεπτικές τροφές και συμπληρώματα
Οι βιταμίνες που θα χρειαστείς είναι το φυλλικό οξύ, η βιταμίνη Α, Β, C και Ε, ο ψευδάργυρος, το Q10, το σελήνιο, τα Ω-3 λιπαρά οξέα, η L-αργινίνη και η L- καρνιτίνη.
Συχνές ερωτήσεις σε γιατρούς για την υπογονιμότητα
Τα ποσοστά είναι ίσα για τους άνδρες και τις γυναίκες. Πιο συγκεκριμένα, για το 40% των περιπτώσεων ευθύνεται ο άνδρας, για το 40% η γυναίκα, για το 10% ευθύνονται και οι δύο σε συνδυασμό και για ένα 10% τα αίτια είναι άγνωστα (ανεξήγητη υπογονιμότητα).
Το αποτέλεσμα εξαρτάται από το πόσο καλό ή κακό είναι και το σπέρμα. Οι πιθανότητες αυξάνουν κατά 10% σε σχέση με τη φυσιολογική σύλληψη.
Η επίπτωση της ηλικίας στη γονιμότητα της γυναίκας είναι καθοριστικής σημασίας. Ο χρόνος είναι δυστυχώς αμείλικτος για το γυναικείο οργανισμό. Αν μια γυναίκα είναι 35 ετών και δεν έχει σύντροφο, θα μπορούσε να προχωρήσει σε κρυοσυντήρηση ωαρίων, ώστε ακόμη και μετά τα 40 να αυξήσει την πιθανότητα μιας πετυχημένης εξωσωματικής.
Πλέον, ολοένα και συχνότερα, καθώς έχουν αυξηθεί τα όρια ηλικίας που επιλέγει κάποιος να κάνει παιδί. Επιπλέον, η διατροφικές επιλογές των νέων ανθρώπων δεν είναι θρεπτικές, ενώ ταυτόχρονα, οι περισσότεροι έχουν έλλειψη βιταμίνης D, η οποία επηρεάζει τη γονιμότητα.